

Що таке рак яєчка?
Рак яєчка – це злоякісна пухлина ,яка формується з зародкових клітин яєчка за статистикою Національного інституту раку смертність у віці від 18 до 29 років складає 7.9% що займає 4 місце серед чоловіків.
Типи пухлин яєчка:
Пухлини яєчка походять від неоплазії статетвих клітин та складають 95% інші зустрічаються рідше.
Основну частку захворювань займають:
🔹 Семіноми
Семінома — це найчастіший різновид раку яєчка, що зустрічається приблизно у 50% пацієнтів.
Характерні риси:
-
Вік пацієнтів: зазвичай 30–45 років.
-
Перебіг: росте відносно повільно, метастазує пізніше, ніж несеміноми.
-
Чутливість: добре піддається променевій та хіміотерапії.
-
Маркери: у більшості випадків відсутнє підвищення альфа-фетопротеїну (AFP), але може підвищуватися хоріонічний гонадотропін людини (β-ХГЛ).
🔹 Несеміноми
Несеміноматозні пухлини (несеміноми) — це більш агресивна група новоутворень, які часто зустрічаються у молодших чоловіків (20–30 років).
Основні підтипи:
-
Ембріональна карцинома — швидко росте, часто поширюється на легені та печінку.
-
Жовточно-мішечкова пухлина (yolk sac tumor) — найбільш поширена у дітей, у дорослих трапляється рідше.
-
Хоріокарцинома — дуже агресивна, дає ранні віддалені метастази.
-
Тератома — може бути зрілою (відносно доброякісна), незрілою або злоякісною.
Особливості:
-
Перебіг: агресивніші за семіноми, раніше метастазують.
-
Маркери: характерне підвищення AFP і/або β-ХГЛ; рівень LDH часто корелює з масою пухлини.

Червоні прапорці коли відвідування уролога відкладати вже не можна
-
-
-
Якщо ущільнення чи зміна розмірів яєчка зберігаються понад 2 тижні.
-
Якщо з’явився біль у спині, попереку або задишка — це може свідчити про метастази.
-
Якщо у вас є сімейна історія пухлин яєчка або в анамнезі був крипторхізм (неопущене яєчко) — навіть невеликі зміни потребують консультації.
-
Збільшення або зміна форми одного з яєчок.
-
Відчуття важкості чи тиску у мошонці.
-
Раптове накопичення рідини в мошонці (гідроцеле).
-
Біль чи дискомфорт у мошонці, паху або нижній частині живота.
-
Збільшення молочних залоз (гінекомастія), що може бути пов’язано з гормонально активною пухлиною.
-
-
-
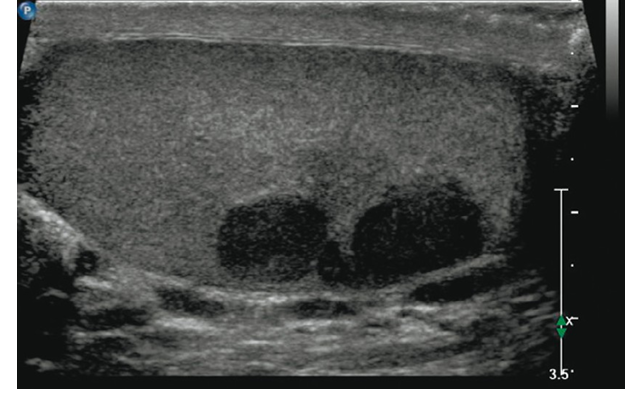
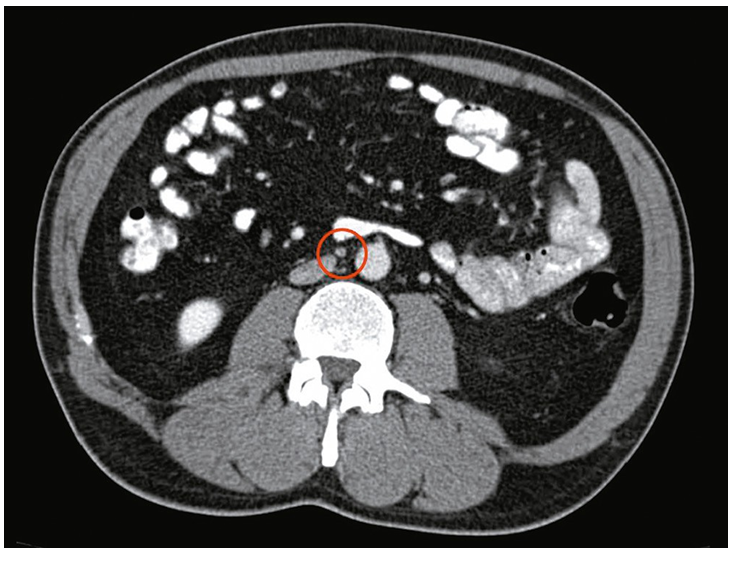
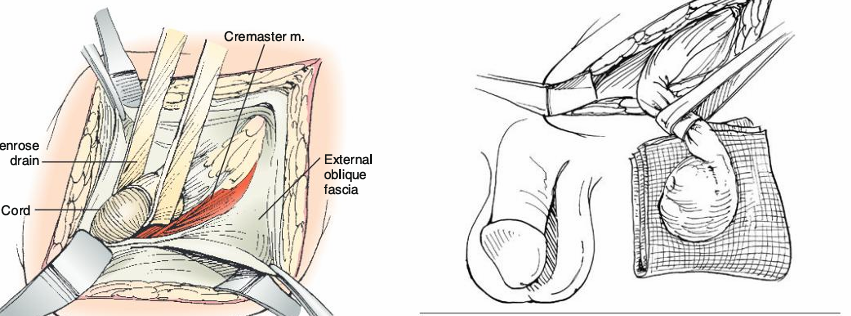
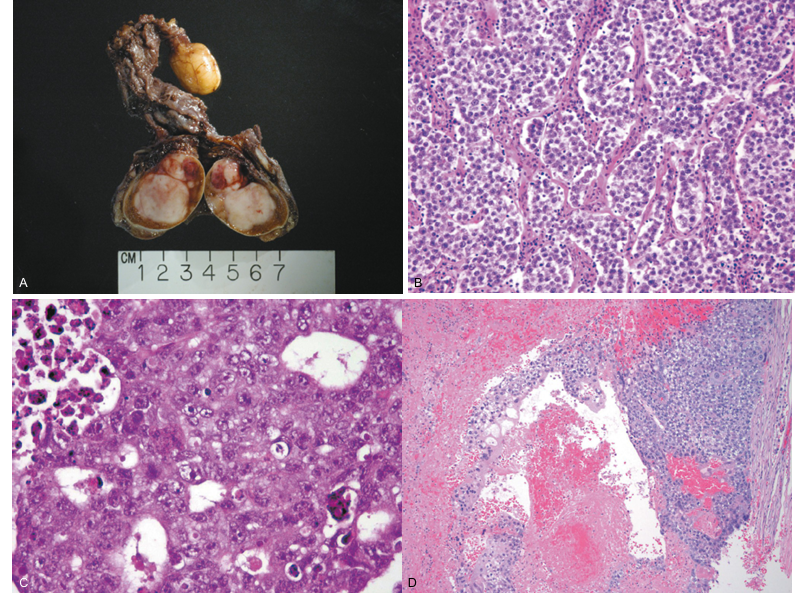
Діагностика раку яєчка: поетапний підхід
Вчасна діагностика пухлин яєчка дозволяє досягти дуже високих результатів лікування. Алгоритм обстеження складається з кількох послідовних кроків.
🔹 1. Самообстеження та первинний огляд
-
Самообстеження яєчок 1 раз на місяць (пальпація після теплого душу чи ванни).
-
При виявленні ущільнення, асиметрії чи збільшення — звернення до уролога.
-
Фізикальний огляд лікаря: оцінка розмірів, щільності, наявності болю, змін у мошонці.
🔹 2. Інструментальні методи
-
УЗД яєчок з доплерографією — “золотий стандарт” первинної діагностики. Дозволяє відрізнити пухлину від кіст, запалення чи гідроцеле.
-
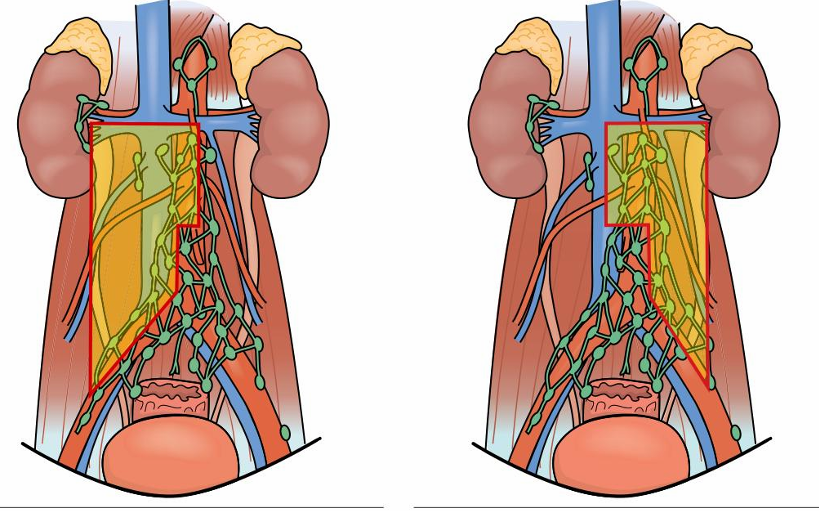
КТ або МРТ органів черевної порожнини та малого таза — для оцінки стану заочеревинних лімфовузлів і поширення процесу.
-
Рентген або КТ грудної клітки — пошук легеневих метастазів.
🔹 3. Лабораторні маркери
Визначення онкомаркерів у крові має важливе діагностичне та прогностичне значення:
-
AFP (альфа-фетопротеїн) — підвищений при несеміномах (жовточно-мішечкова пухлина, ембріональна карцинома).
-
β-ХГЛ (хоріонічний гонадотропін людини) — може підвищуватися як при семіномах, так і при несеміномах (особливо при хоріокарциномі).
-
LDH (лактатдегідрогеназа) — корелює з масою пухлини та прогнозом.
🔹 4. Орхофунікулектомія (діагностично-лікувальний етап)
-
Радикальна пахова орхофунікулектомія — стандарт при підозрі на рак яєчка.
-
Біопсія через мошонку не проводиться, щоб уникнути поширення пухлинних клітин.
-
Видалене яєчко направляють на гістологічне дослідження, яке підтверджує тип пухлини (семінома чи несемінома).
🔹 5. Стадіювання за системою TNM
Після операції проводять повне обстеження для визначення стадії:
-
T — характеристика первинної пухлини (розмір, інвазія).
-
N — стан регіонарних лімфовузлів.
-
M — наявність віддалених метастазів.
-
S — рівень онкомаркерів після видалення пухлини.
🔹 Подальше лікування залежно від типу пухлини
1. Семіноми
-
I стадія:
-
після орхофунікулектомії можливе спостереження (активний нагляд), адже ризик рецидиву низький;
-
у частини пацієнтів — променева терапія або 1–2 курси хіміотерапії для зниження ризику повернення хвороби.
-
-
II–III стадії:
-
комбінація хіміотерапії та/або променевої терапії;
-
при залишкових метастазах — хірургічне видалення.
-
2. Несеміноми
-
I стадія:
-
можливий активний нагляд у ретельно відібраних пацієнтів;
-
найчастіше — профілактична хіміотерапія (1–2 курси) або лімфодисекція (видалення заочеревинних лімфовузлів).
-
-
II–III стадії:
-
багатокомпонентна хіміотерапія (схеми з цисплатином);
-
при резистентних або залишкових пухлинах — повторні операції.
-
🔹 Індивідуальний підхід
Тактика лікування визначається мультидисциплінарною командою (уролог, онколог, хіміотерапевт, радіолог). Враховуються:
-
тип пухлини (семінома / несемінома / змішана);
-
стадія захворювання за TNM;
-
рівень онкомаркерів;
-
швидкість росту та поширення пухлини;
-
вік пацієнта та його бажання зберегти фертильність;
-
наявність супутніх захворювань.
Уролог Липка Василь Тарасович
Вам потрібна кваліфікована допомога при урологічних захворюваннях у Чернівцях? Звертайтеся до лікаря уролога Василя Тарасовича Липки. Лікар проводить фахові консультації для дорослих та дітей з метою огляду та діагностики, амбулаторного та стаціонарного лікування для пацієнтів із скаргами на роботу зі сторони сечовидільної та сечостатевої системи. Пропонує тільки ефективне лікування для найшвидшого поліпшення вашого здоров`я.